Bài Viết : Một Trường Hợp Ngộ Độc Thuốc Tê Toàn Thân Septodont Septanest (Thành Phần : Articaine4%+Epinephrine 1:100.000) Khi Phẫu Thuật Thẩm Mỹ Nâng Mũi – Xử Trí Muộn
——***—–
Lời Nói Đầu
Ngay từ khi còn ngồi trên ghế nhà trường bất cứ thế hệ sinh viên Y nào cũng đều được nghe các thầy chia sẻ về “Shock Thuốc” “Dị Ứng Thuốc” (nay dùng danh pháp thống nhất là “Phản Vệ” các độ từ I đến IV theo thông tư 51 của Bộ Y Tế) Đứng trước giảng đường trường Đại Học Y : các thầy cũng chính là những bác sĩ đầu ngành luôn nhấn mạnh về sự quan trọng của việc Nhận biết – Phân độ – Xử trí kịp thời đối với những trường hợp gặp phải tác dụng không mong muốn của thuốc nếu phán đoán sai lầm hay nhận biết chậm trễ thì hậu quả xảy ra là rất nghiêm trọng đe dọa tính mạng người bệnh (!!!) Mặc dù vậy nhưng với sinh viên Y vẫn đang mài đít trên ghế giảng đường thì những câu chuyện được nghe, những kinh nghiệm quý báu được chia sẻ lại cứ như ở đâu đó rất xa, còn lâu mới có thể nhìn thấy được …
Thành ra cũng chẳng có mấy sinh viên để tâm hay đầu tư tìm hiểu một cách nghiêm túc và đúng đắn (!!!)
Đến khi trở thành bác sĩ lâm sàng, trực tiếp tham gia khám chữa bệnh tại các cơ sở y tế, hàng năm bất cứ bệnh viện nào cũng có những đợt tập huấn về “dị ứng thuốc” “shock thuốc” hay “Phản Vệ” cho toàn bộ các nhân viên y tế không chỉ bác sĩ mà cả điều dưỡng, nữ hộ sinh, hộ lý …vv những lực lượng chính hàng ngày hàng giờ tiếp xúc trực tiếp với người bệnh trong bệnh viện (!!!) Đến hẹn lại lên các hội thảo Hồi Sức, Hô Hấp, Dị Ứng, Gây Mê, Nội Ngoại Khoa được tổ chức trên khắp cả nước, với hàng loạt những báo cáo, cập nhật và khuyến cáo mới, tại các cơ sở khám chữa bệnh phác đồ cấp cứu Phản Vệ cũng như thông tư tóm tắt luôn được in thành các tấm bảng khổ lớn treo ở vị trí dễ nhìn thấy cũng như in trực tiếp trên các hộp thuốc chống shock …vv Nhưng dù là bác sĩ lâm sàng có kinh nghiệm nhiều năm trong nghề, nếu chưa gặp và xử trí những trường hợp phản vệ cụ thể, thì “shock thuốc” hay “phản vệ nặng” vẫn là một điều gì đó lạ lẫm và xa vời (…)
Mọi thứ về “Shock Thuốc” đều “mông lung” và “mơ hồ” ngay cả đối với bác sĩ – cho đến khi phải trả giá bằng chính tính mạng người bệnh !!!
Hàng ngày báo chí cũng như nhiều phương tiện truyền thông thậm chí ngay cả các cơ sở y tế thường chỉ báo cáo về những trường hợp “shock thuốc” được xử trí thành công / kịp thời mà những trường hợp xử trí muộn xảy ra hậu quả đáng tiếc thì vì nhiều lý do thường bị che dấu khiến việc tìm kiếm thông tin cũng như phân tích hậu quả xấu gặp nhiều hạn chế, một phần do định kiến xã hội không chấp nhận sai lầm về chuyên môn khiến thông tin về hậu quả không được phổ biến rộng rãi càng làm tăng thêm tâm lý chủ quan ngay cả đối với các bác sĩ lâm sàng (…)
Thực tế những trường hợp bệnh nhân có kết cục không như mong muốn mới đem lại nhiều bài học giá trị và sâu sắc nhất (!!!)
Trong những năm gần đây Bộ Y Tế đã làm rất tốt trong việc chuẩn hóa quy trình cấp cứu Phản Vệ bằng một thông tư chuẩn mực đầy đủ và kỹ lưỡng – giúp các bác sĩ lâm sàng có cơ sở pháp lý để sẵn sàng mạnh dạn xử trí những trường hợp phản vệ vốn diễn biến nhanh cũng như biểu hiện ban đầu đa dạng góp phần ngăn chặn nhiều trường hợp đáng tiếc có thể xảy ra – đằng sau thành công đó chính là những đóng góp âm thầm của các giáo sư đầu ngành trong lĩnh vực Hồi Sức cũng như nhiều chuyên ngành liên quan khác nữa (!!!)
Mặc dù vậy “Phản Vệ” vẫn chỉ là một phần nổi nhỏ bé của tảng băng chìm “Những Tác Dụng Không Mong Muốn Của Thuốc” vẫn đang hàng ngày hàng giờ xảy ra ở khắp mọi nơi và không chừa bất cứ một ai (!!!) Trong những phần chìm sâu như thế thì [Ngộ Độc Thuốc Tê Toàn Thân] chính là một tình trạng nặng với nhiều hậu quả nặng nề thậm chí còn khó phát hiện và diễn biến phức tạp hơn so với Phản Vệ nhưng vẫn chưa được sự quan tâm cũng như thái độ xử trí đúng mức ngay cả đối với các bác sĩ lâm sàng (!!!) Thậm chí chính vì sự phổ biến quá rộng rãi của “Phản Vệ” mà dẫn đến sự nhầm lẫn đối với 2 tình trạng khác hẳn nhau, sự xử trí sai lầm còn khiến bệnh nhân nhanh chóng rơi vào tình trạng nặng hơn và nhanh chóng dẫn đến kết quả tồi tệ luôn là ác mộng đối với bất cứ bác sĩ đang hành nghề nào …
——***—–
Nhân một trường hợp cấp cứu thành công một bệnh nhân còn rất trẻ (sinh năm 1991) Ngộ Độc Thuốc Tê Toàn Thân xảy ra khi bệnh nhân được phẫu thuật thẩm mỹ nâng mũi bằng sụn sườn tự thân : Bệnh nhân phát hiện Ngộ Độc Thuốc Tê muộn, cộng thêm cách xử trí ban đầu chưa chính xác khiến bệnh nhân rơi vào tình trạng không mong muốn nhất – Ngưng Hô Hấp Tuần Hoàn (!!!) Tuy nhiên dưới sự nỗ lực của các bác sĩ Hồi Sức bệnh nhân đã hồi phục một cách nhanh chóng và hoàn toàn không để lại di chứng gì
Trong giới hạn hiểu biết của bản thân – là một bác sĩ mới chập chững theo chuyên ngành hồi sức cấp cứu (mới vào nghề được 2 năm rưỡi – chính thức trực chính từ 2018) mình xin được chia sẻ tới bạn bè, đồng nghiệp, và nhất là những bác sĩ trẻ mới ra trường …vv không chỉ là một case lâm sàng mà là những kinh nghiệm xương máu của bản thân đã trải qua trong quá trình cấp cứu và hồi sức cho bệnh nhân Ngộ Độc Thuốc Tê Toàn Thân (!!!) Mong rằng những kinh nghiệm mình có được sẽ giúp ích được quý bạn bè và đồng nghiệp phần nào trong hiện tại và tương lai, để không ai lặp lại những sai lầm không đáng có mỗi khi gặp phải trường hợp tương tự
Trong quá trình hoàn thành bài viết, vì dựa trên quá trình bản thân tự đọc và tìm hiểu qua nhiều nguồn thông tin, không có duy nhất một phác đồ hay tài liệu chuẩn mực duy nhất nên không khỏi gặp phải những sai sót về mặt câu từ, ngôn ngữ, chuyên ngành cũng như sinh bệnh học …vv Rất mong nhận được sự góp ý cũng như chia sẻ đáng quý từ các đồng nghiệp (!!!)
Xin Chân Thành Cảm Ơn
Việt Hùng
——***—–
Case Lâm Sàng : Một Trường Hợp Ngộ Độc Thuốc Tê Toàn Thân Septodont Septanest ( Articaine4%+Epinephrine 1:100.000 ) Khi Phẫu Thuật Thẩm Mỹ Nâng Mũi Xử Trí Muộn
Bệnh Nhân Nữ Sinh Năm : 1991 (29 tuổi)
Quê Quán : Đồng Nai
Nghề Nghiệp : Phụ Việc Quán Ăn Gia Đình Tại Địa Phương
Tiền Sử : Hoàn toàn khỏe mạnh, không ghi nhận bệnh lý nội khoa trước đây, không sử dụng thuốc hay dược phẩm, thực phẩm chức năng, thuốc nam thuốc bắc thuốc lá gì …
Bệnh nhân đã từng phẫu thuật thẩm mỹ nâng mũi bằng sụn sườn tự thân cách 02 năm, tuy nhiên sau phẫu thuật bệnh nhân nhiễm trùng vết mổ vùng mũi được nâng nên đã được phẫu thuật lại lấy phần sụn sườn bị nhiễm khuẩn ra khỏi mũi kháng sinh 01 đợt và khỏi hoàn toàn, nay bệnh nhân có nguyện vọng phẫu thuật nâng mũi lần 2
Xét nghiệm trước phẫu thuật (xét nghiệm tiền phẫu) : Các chỉ số xét nghiệm hoàn toàn bình thường
Phiếu Khai Thác Tiền Sử Dị Ứng : Bệnh nhân không dị ứng với bất cứ tác nhân thường gặp nào trươc đây :

Các Xét Nghiệm Tổng Quát (Trước Phẫu Thuật – Xét Nghiệm Tiền Phẫu)
1.Xét Nghiệm Tổng Phân Tích Tế Bào Máu, Đông Máu, Nhóm Máu, HIV (test nhanh) : Kết quả bình thường

2.Xét Nghiệm Sinh Hóa Máu Trước Phẫu Thuật : Chức Năng Gan, Thận, Glucose Bình Thường, Tổng Phân Tích Nước Tiểu 10 Thông Số : Bình Thường, HCG Nước Tiểu (Âm Tính)

3.XQ Ngực Thẳng Số Hóa Tư Thế Đứng : Bình Thường

4.Kết Quả Siêu Âm Ổ Bụng Tổng Quát Trước Mổ : Bệnh Nhân Không Siêu Âm Ổ Bụng Tổng Quát Trước Mổ (?!)
5.ECG Trước Phẫu Thuật : Kết Quả Bình Thường

PHIẾU KHÁM CỦA BÁC SĨ GÂY MÊ TRƯỚC PHẪU THUẬT (KHÁM TIỀN MÊ)

TÌNH TRẠNG BỆNH NHÂN TRƯỚC PHẪU THUẬT :
Các Chỉ Số Sinh Tồn : Mạch, Nhiệt Độ, Huyết Áp, Nhịp Thở trước phẫu thuật : Hoàn toàn bình thường :
Mạch : 85 lần/phút
Huyết Áp : 110/70 mmHg
Nhiệt độ : 37 độ C
Nhịp thởi : 16 lần/phút
SpO2 : 98%
Cân nặng : 72kg cao : 170cm
(*) Bệnh nhân hoàn toàn khỏe mạnh, có thể đáp ứng được cuộc phẫu thuật một cách an toàn (!!!)
——***—–
DIỄN BIẾN TRONG QUÁ TRÌNH GÂY MÊ VÀ TRONG PHÒNG MỔ NHƯ SAU :
13h30p bệnh nhân được chuẩn bị phẫu thuật : Các thuốc sử dụng trước phẫu thuật bao gồm
01 ống Solumedrol 40mg Tiêm mạch
01 ống Famoster 10mg Tiêm mạch
01 ống Oxacillin 01g Tiêm mạch
Sau tiêm 3 ống thuốc trước mổ bệnh nhân được theo dõi trong vòng 30 phút, các chỉ số sinh tồn (Mạch, nhiệt độ, huyết áp, SpO2) hoàn toàn trong giới hạn bình thường
14h00p bệnh nhân được gây mê nội khí quản số 6,5 (ống nhỏ thường dùng trong gây mê) các thuốc gây mê được sử dụng gồm có :
Fentanyl 100 mcg
Propofol 1% 200mg
Rocuronium 50mg
Glucose 5% chai 500ml truyền tĩnh mạch
Bệnh nhân được duy trì mê, các dấu hiệu sinh tồn (mạch, nhiệt độ, huyết áp, SpO2 vẫn duy trì ổn định trong giới hạn bình thường)
14h10 phút : Bệnh nhân được gây tê lấy sụn sườn số 8 bằng 12 ống Septodont Septanest 1,7ml (thành phần : Articaine4%+Epinephrine 1:100.000)
Thủ thuật diễn ra trong khoảng 15 phút, lấy thành công sụn sườn số 8, ghi nhận vị trí làm thủ thuật chảy máu ít, khâu da và băng vết thương
14h30 : Bệnh nhân đột ngột xuất hiện một loạt các triệu chứng tim mạch bao gồm :
(*) Mạch nhanh : 180 – 200 lần/phút
(*) Huyết áp tăng vọt : 200/100mmHg – 220/120mmHg
Ngoài triệu chứng tim mạch bệnh nhân không hề có bất cứ dấu hiệu bất thường nào khác (lúc này bệnh nhân vẫn đang mê)
Phẫu thuật viên và bác sĩ gây mê đều là những bác sĩ kỳ cựu có thâm niên hành nghề nhiều năm có rất nhiều kinh nghiệm nên ngay lập tức ngừng phẫu thuật
Một mặt Giải Mê cho bệnh nhân bằng các loại thuốc :
Neostigmin 0,5mg x 06 ống
Naloxon 0,4mg x 01 ống
Mặt khác xử trí nguy cơ tim mạch bằng
Cordarone 150mg/ống 02 ống truyền tĩnh mạch
Bảo vệ tế bào cơ tim bằng :
Magiesunfast 15% ống 10ml 02 ống tiêm mạch
Pannangin 10ml 01 ống tiêm mạch
Chưa loại trừ bệnh nhân phản vệ với một trong các loại thuốc đã dùng nên phẫu thuật viên cùng bác sĩ gây mê tiếp tục ra y lệnh :
Solumedrol 40mg 01 ống tiêm mạch
Chưa loại trừ nguyên nhân tụt đường huyết nên ngoài duy trì Glucose 5% truyền tĩnh mạch từ trước, phẫu thuật viên cùng bác sĩ gây mê ra y lệnh truyền thêm 01 chai Glucose 10% 500ml cho bệnh nhân
15h00 : Sau 30 phút giải mê bệnh nhân không hồi phục tri giác, lúc này bệnh nhân vẫn được duy trì Cordarone truyền tĩnh mạch & Glucose 10% , trên monitor mạch bệnh nhân giảm dần từ 200 xuống còn dưới 100 lần/phút rồi nhanh chóng xuống 25 lần/phút, huyết áp nhanh chóng xuống còn 90/60mmHg , lúc này kết quả test đường huyết mao mạch tại gường máy báo “Hi” vượt ngưỡng đo của máy test đường cầm tay (!!!)
Bệnh nhân nhanh chóng được ngưng Cordarone, xử trí nhịp chậm bằng Atropin Sulfast 0,25mg 02 ống tiêm mạch x 2 (tổng liều 04 ống) bệnh nhân không đáp ứng, mạch nhanh chóng bằng không và huyết áp không đo được (!!!)
Bệnh nhân nhanh chóng được báo động ngưng hô hấp tuần hoàn, ép tim ngoài lồng ngực, Adrenalin 01mg tiêm tĩnh mạch sau đó truyền Adrenalin (không rõ tổng liều)
Lúc này kết quả sinh hóa đường huyết tĩnh mạch trả về kết quả 35mmol/l bệnh nhân tiếp tục được xử trí Insulin Actrapid truyền tĩnh mạch (không rõ tổng liều)
Sau khoảng 15 phút ép tim ngoài lồng ngực bệnh nhân có tim trở lại, trên monitor ghi nhận mạch nhanh 115 lần/phút, huyết áp 115/60mmHg vẫn tiếp tục dùng Adrenalin
Bệnh nhân vẫn tiếp tục mê và không có dấu hiệu hồi phục tri giác (!!!)
16h00 : Lúc này mình từ dưới khoa hồi sức đã có mặt tại khu phẫu thuật
Đánh giá nhanh bệnh nhân thì thấy một tình trạng rất nặng :
Bệnh nhân mê hoàn toàn, không có bất kỳ phản xạ thần kinh nào, đồng tử hai bên giãn, không có phản xạ ánh sáng (!!!)
Mặc dù đã có tim trở lại, mạch và huyết áp đo được nhưng tím đầu chi, tay chân sờ vào lạnh toát. phổi nghe nhiều rale ẩm và SpO2 bắt đầu tụt (!!!)




Qua hỏi nhanh các bác sĩ trên phòng mổ quá trình diễn biến bệnh cũng như các loại thuốc đã được sử dụng – mình nghĩ ngay đến Ngộ Độc Thuốc Tê Toàn Thân (!!!)
Loại thuốc tê đã dùng cho bệnh nhân (tổng liều 12 ống)


Ngay lập tức bệnh nhân được yêu cầu ngừng toàn bộ các loại thuốc đang dùng (!!!)
Mình ra y lệnh truyền dung dịch Lipid 20% 250ml theo đúng phác đồ, mặt khác báo khoa hồi sức chuẩn bị giường, và máy thở, đồng thời huy động thêm nhân lực đảm bảo thông khí cho bệnh nhân trong quá trình chuyển bệnh nhân từ phòng mổ xuống khoa hồi sức (qua 2 tầng lầu)
Vì xác định bệnh nhân đang diễn tiến nặng nên ưu tiên hàng đầu là vận chuyển bệnh nhân an toàn xuống khoa hồi sức, ngoài Lipid 20% mình không xử trí hay làm thêm bất cứ xét nghiệm nào trên khu mổ nữa (…)


(*) Điểm đáng chú ý là sau khi truyền nhanh 01 chai dung dịch nhũ tương Lipid 20% bệnh nhân đã bắt đầu có phản xạ thần kinh trở lại : Bắt đầu co chân tay và đồng tử có phản xạ ánh sáng (…)

——***——
16h30 : Bệnh nhân đã được chuyển xuống khoa hồi sức (trên đường di chuyển bệnh nhân vẫn tiếp tục được duy trì dung dịch nhũ tương Lipid 20%)

Tại khoa Hồi Sức : Tình trạng bệnh nhân lúc này rất tệ
Mạch nhanh : 120 lần / phút
Huyết áp : không đo được
Co mạch và tím đầu chi
Tay chân lạnh
Đường huyết tăng cao
SpO2 thấp
Khí máu toan
Phổi nhiều rale ẩm
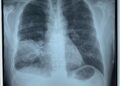
XQuang ngực tại giường cho thấy hình ảnh phủ phổi tổn thương
Hình Ảnh : Ảnh chụp từ màn hình máy chụp XQ Tại Giường – Đánh Giá Ngay Sau Khi Chụp – Không Cần Đợi Bản In Phim

Có thể nói : Chỉ từ khi bệnh nhân được đưa xuống khoa Hồi Sức – Bệnh Nhân lúc này đã chính thức trở thành “Bệnh Nhân Của Mình”
Bây giờ cùng nhìn lại 1 loạt các xét nghiệm toàn diện khi bệnh nhân nhập Khoa Hồi Sức :








Bệnh nhân nhanh chóng được xử trí :
-Thay nội khí quản số 6,5 (được đặt từ trước trên phòng mổ) thành ống số 8 có kích thước lòng ống lớn hơn => thuận lợi cho việc hút đàm nhớt cũng như chăm sóc về sau
-Thở máy Peep cao
-Sử dụng Dobutamin cùng Nitroglycerin liều thấp
-Vận mạch Noadrenalin được sử dụng trong giai đoạn sau nhằm nâng huyết áp mục tiêu

19h00 phút ngày 16.6.2020 : Sau gần 03 giờ hồi sức tích cực liên tục, phổi bệnh nhân đã có cải thiện hơn, SpO2 đã bắt đầu ổn định, tuy nhiên bệnh nhân vẫn được duy trì thở máy Peep cao
Lúc này tưới máu mô đã được cải thiện
Bệnh nhân bắt đầu đo được huyết áp và thận bắt đầu ra nước tiểu (!!!)
Các kết quả xét nghiệm lúc 19h như sau :
XQ ngực có cải thiện rõ rệt !!! Tuy nhiên tình trạng hô hấp bệnh nhân còn nặng – vẫn cần duy trì thở máy Peep cao



21h00 phút ngày 16.6.2020 : Sau shock 06 tiếng tình trạng bệnh nhân vẫn còn rất nặng (!!!)
-Mặc dù bệnh nhân thở êm, oxi máu bắt đầu được đảm bảo nhưng khí máu tiếp tục có xu hướng toan (pH : 7.2)
-Các dấu hiệu cho thấy tổn thương cơ quan do giảm tưới máu mô (trong giai đoạn shock) bắt đầu xuất hiện rõ : Men gan AST tăng lên 246 U/L , ALT : 71U/L
-Lactate còn cao : 3.35 mmol/l
-Men tim tăng có ý nghĩa : Troponin I : 1.077 ng/ml
(*) Lưu ý là K+ máu chỉ còn có 2.2 mmol/L



Bệnh nhân tiếp tục được thở máy Peep cao (12cmH2O) , duy trì huyết áp ổn định, bù K+ cũng như cải thiện tình trạng toan máu đang có xu hướng nặng hơn …vv
(*) Tại thời điểm này tri giác bệnh nhân đã hồi phục hoàn toàn : Bệnh nhân tỉnh, tiếp xúc tốt, làm đúng theo y lệnh, có thể tự cử động chân tay trái phải đúng theo yêu cầu : Chứng tỏ các vấn đề thuộc về thần kinh trung ương của bệnh nhân đã hoàn toàn được giải quyết, tiên lượng hồi phục tri giác về sau rất tốt và không để lại di chứng gì
(*) Nên nhớ tri giác của bệnh nhân chỉ bắt đầu cải thiện sau khi sử dụng dung dịch nhũ tương Lipid 20% truyền tĩnh mạch, tri giác cải thiện nhanh chóng tương xứng với liều lượng dung dịch Lipid 20% truyền vào tĩnh mạch : Tại thời điểm 21h00p tổng liều Lipid 20% truyền tĩnh mạch là 1L (liều tối đa)
Giờ đây đã có thể khẳn định chẩn đoán [Ngộ Độc Thuốc Tê Toàn Thân] là hoàn toàn chính xác (!!!)
(*) Mặc dù cải thiện hoàn toàn về tri giác nhưng các hậu quả về tim mạch, hô hấp, cũng như giảm tưới máu mô do ngưng tim, tụt huyết áp kéo dài vẫn tiếp tục diễn biến phức tạp
Vai trò của dung dịch Lipd 20% đã dừng lại tại thời điểm này, bệnh nhân đã được ngưng truyền dung dịch nhũ tương Lipdi 20%, bắt đầu về sau là vai trò của chuyên khoa hồi sức (!!!)
—-***—–
23h00 phút ngày 16.6.2020 : Sau khi hì hục điều chỉnh máy thở suốt 3 giờ đồng hồ(từ 21h đến 23h) thì khí máu của bệnh nhân đã có sự cải thiện rõ rệt vào thời điểm này !!!

Vì oxi máu đã bắt đầu ổn định nên mình bắt đầu giảm FiO2 xuống (nên nhớ bệnh nhân thở máy với FiO2 tối đa 100% kể từ khi chuyển xuống cấp cứu mới có thể đạt được thông số Oxi máu như mong muốn)
01h00 phút ngày 17.6.2020 : Bệnh nhân đã dần ổn định, oxi máu được cải thiện rõ rệt, phổi hết rale ẩm và nước tiểu ra tốt, huyết áp duy trì ở 100/60mmHg tình trạng tưới máu mô cũng được cải thiện rõ rệt, đầu chi ấm và hồng hào trở lại, men gan đã không còn xu hướng tăng, đúng như dự đoán Bilirubin (Toàn phần + trực tiếp) tăng lên rất cao, men tim Troponin I cũng tăng lên rõ rệt nhưng không có xu hướng tăng thêm
(*) Hiện tại bệnh nhân chỉ duy trì hồi sức bằng thở máy, dịch truyền và vận mạch hợp lý mà không dùng thêm bất cứ loại thuốc đặc hiệu nào khác …
(*) Bệnh nhân vẫn hoàn toàn tỉnh táo và làm đúng theo y lệnh




Ảnh : Nước tiểu đã ra thêm và giảm dần Peep
06h00 phút ngày 17.6.2020 : Sau một đêm hồi sức liên tục, bệnh nhân đã dần ổn định và bước sang ngày điều trị thứ 2 :
Xét nghiệm lúc 6h sáng đánh giá lại một cách toàn diện bệnh nhân :



Tiếp tục hồi sức tích cực cho bệnh nhân bằng thở máy, dịch truyền và giảm dần liều vận mạch, huyết áp bệnh nhân duy trì ổn định ở mức 100/60 với liều vận mạch thấp
Bệnh nhân bắt đầu được cai máy thở
Kháng sinh dự phòng và lên kế hoạch rút nội khí quản
Trong hình bệnh nhân đang tự thở T-Tube qua nội khí quản (Máy thở bên cạnh đã tắt màn hình đen kịt )



Bệnh nhân thở êm, phổi không còn rale ẩm, dự kiến sáng ngày 18.6 sẽ rút nội khí quản cho bệnh nhân (!!!)
——***—–
6h ngày 18.6.2020 : Bệnh nhân cai máy thở rất tốt, tự thở máy mode hỗ trợ (SPONT) cả ngày khá ổn định cả một đêm không có vấn đề gì (!!!) Đến sáng ngày 18.6 bệnh nhân “rặn” đi đại tiện gắng sức lại rơi vào cơn phù phổi khiến các bác sĩ được một phen hú vía phải gắn lại máy thở (!!!)
Kế hoạch rút nội khí quản phải hoãn đến buổi chiều khi bệnh nhân ổn định hơn (…)
Các kết quả xét nghiệm công thức máu, sinh hóa …vv đều cho kết quả tốt, các chỉ số dần trở về giới hạn bình thường …
Khí máu động mạch 5h30 sáng – khi bệnh nhân vào cơn phù phổi, oxi máu giảm – phải gắn lại máy thở

Bệnh nhân phải gắn lại máy thở : tuy nhiên mode hỗ trợ với fio2 thấp và peep thấp
Khí Máu Động Mạch 5h34 sáng Ngày 18/6/2021

Ngoài vấn đề Hô Hấp (Bệnh nhân suy tim thứ phát sau ngưng hô hấp tuần hoàn – tim còn yếu, không cân bằng xuất nhập tốt – có thể diễn biến phù phổi cấp) Ngoài ra các vẫn đề khác bệnh nhân tiến triển tốt – các thông số xét nghiệm gần như trở về bình thường



MÌnh quyết tâm rút nội khí quản sớm cho bệnh nhân – mặc dù tình trạng hô hấp và tim mạch chưa thực sự ổn bệnh nhân còn trẻ, thở máy kéo dài không đem lại nhiều lợi ích cho bệnh nhân


Cân bằng dịch cho bệnh nhân cả buổi sáng – đến chiều thấy bệnh nhân đã rất “OK” đã có thể rút nội khí quản được rồi !!!
Hình ảnh : Bệnh nhân vào buổi chiều rất tốt – khác hoàn toàn so với lúc sáng :

Rút nội khí quản xong bệnh nhân ho khạc tốt, oxi máu ổn định – nói chung là thở phào nhẹ nhõm !!!
Hình Ảnh Bệnh Nhân Ngay Sau Khi “Rút Ống Tẩu”

Sau rút bệnh nhân tự ho khác tốt – thế là thành công lớn rồi (!!!)
Hình Ảnh : Sau khi rút ống Nội Khí Quản bệnh nhân ổn định, thế là đẩy hết máy thở các thứ ra khỏi đầu giường đem đi chỗ khác rồi …

——***—–
Ngày 19.6.2020 : Sau 4 ngày điều trị tích cực thì hôm nay bệnh nhân đã đủ điều kiện để rời khỏi phòng hồi sức rồi
Công việc bây giờ chỉ còn là điều trị viêm phổi thứ phát ( thường gặp sau phù phổi tổn thương) cân bằng xuất nhập và nâng cao thể trạng cho bệnh nhân
Các kết quả xét nghiệm đã trở về bình thường gần hết





Ở đây mình so sánh phim XQ Ngực giữa 2 ngày 18/6 – 19/6 (2 Tấm Phim Được Đặt Cạnh Nhau – Dễ So Sánh)
(*) Phim Ngày 18.6 vẫn còn Nội Khí Quản

Bệnh nhân đã rút nội khí quản từ chiều hôm trước, cộng thêm lâm sàng hoàn toàn ổn định -> Hôm nay mình quyết định đưa bệnh nhân rời khỏi phòng Hồi Sức (ICU) chuyển sang phòng theo dõi thông thường :

Bệnh nhân đã tự ngồi ăn uống và sinh hoạt tại giường – Nghĩ lại tầm giờ này chỉ 2 hôm trước thôi còn đang suy hô hấp phù phổi cấp tụt huyết áp – mới thấy để được như bây giờ đúng là một kỳ tích (!!!)
——***——
Ngày 20.6.2020 : Bệnh nhân bắt đầu tập đi lại trong buồng bệnh, bây giờ bệnh nhân đã có thể tự uống thuốc
Các kết quả xét nghiệm của bệnh nhân đã “trắng” gần như không còn chỉ số nào “bôi đen” nữa


——***——
Ngày 21.6.2020 : Bệnh nhân bắt đầu ra khỏi buồng bệnh – ra công viên hóng gió
Công việc cần làm hiện tại chỉ là theo dõi bệnh nhân và dùng kháng sinh cho đủ ngày mà thôi
Bệnh nhân sẽ được chuyển toàn bộ thuốc qua đường uống và ra viện trong tuần tới



Bệnh nhân sẽ được tiếp tục phẫu thuật nâng mũi vào một thời điểm khác sau khi hồi phục hoàn toàn, lần tới cũng là lần phẫu thuật nâng mũi thứ 3 của bệnh nhân – thôi thì “quá tam ba bận” (!!!)
——***—–
Cùng Bàn Luận
Trong thực hành lâm sàng không hiếm gặp những trường hợp rối loạn nhịp (nhịp nhanh kịch phát trên thất, rung nhĩ đáp ứng thất nhanh, nhịp chậm do suy nút xoang, block nhánh, rối loạn dẫn truyền …vv) cũng như thay đổi về huyết áp (cơn tăng huyết áp khẩn trương, tụt huyết áp, huyết áp kẹt …vv) bất cứ bác sĩ lâm sàng nào ở bất cứ chuyên khoa nào đều quá quen thuộc với những bất thường về tim mạch khác nhau là ở mức độ nặng mà thôi
Bác sĩ lâm sàng – dù không phải chuyên khoa cấp cứu – cũng có thể bình tĩnh xử trí triệu chứng, kết hợp cùng hỏi bệnh, khai thác bệnh sử cùng lịch sử các thuốc đã dùng từ trước tới nay, ổn định huyết động kết hợp các cận lâm sàng khác đưa ra chẩn đoán và xử trí dựa trên nguyên nhân, ECG 12 chuyển đạo trong đa số trường hợp cho một cái nhìn toàn cảnh về tim mạch của bệnh nhân …vv
Nhưng trong phòng mổ lại là một câu chuyện khác (!!!)
Nên nhớ rằng khi bệnh nhân được gây mê trong phẫu thuật : Dưới tác dụng của các loại thuốc an thần, giãn cơ …vv các dấu hiệu thần kinh trung ương đều bị lu mờ, dấu hiệu duy nhất là sự thay đổi của mạch và huyết áp (vì vậy các bác sĩ gây mê và phẫu thuật viên luôn quan sát tỉ mỉ các thông số trên monitor) Trong suốt quá trình gây mê cũng có những nguy cơ tim mạch thường xuất hiện như tụt huyết áp thoáng qua, cơn nhịp nhanh hay hạ thân nhiệt …vv nhưng các bác sĩ gây mê nhiều kinh nghiệm đều có thể dễ dàng điều chỉnh liều lượng các loại thuốc an thần / giãn cơ hoặc thêm các loại thuốc khống chế nhịp giúp nhanh chóng ổn định tình trạng bệnh nhân (*) Chính vì bệnh nhân sau khi gây mê đã không còn các dấu hiệu thần kinh trung ương, cộng thêm chồng lấn các dấu hiệu về tim mạch vốn thường gặp trong các cuộc mổ khiến việc nhận biết sớm các tình trạng phản ứng không mong muốn của thuốc trong cuộc mổ gặp nhiều khó khăn – ngay cả đối với các bác sĩ đã có nhiều kinh nghiệm (!!!) Bệnh nhân thường chỉ được phát hiện và xử trí khi tình trạng đã nặng hơn (…)
Trong giới hạn của bài viết – Có 2 vấn đề riêng biệt cần bàn đến đó là :
(1) Phản ứng Phản Vệ (Shock Phản Vệ theo danh pháp cũ) với các loại thuốc gây tê, thuốc dùng trong phẫu thuật
(2) Tình trạng Ngộ Độc Thuốc Tê Toàn Thân
Cả 2 đều năm trong bệnh cảnh “Tác Dụng Không Mong Muốn Của Thuốc” với những biểu hiện lâm sàng có nhiều nét tương tự nhau (dễ nhầm lẫn) nhưng bản chất lại hoàn toàn khác nhau và cách xử trí cũng khác (!!!)
Cụ Thể :
1.Shock Phản Vệ Nói Chung : Cơ chế của phản vệ là do các phản ứng miễn dịch tạo ra cách chất trung gian hóa học gây giãn mạch và tăng tính thấm thành mạch toàn thân (!!!) đặc biệt ra tăng nhanh chóng ở khí phế quản : Tình trạng suy hô hấp, tụt huyết áp, ngưng tim trong Shock Phản Vệ bản chất là do sự “thoát quản” : Ngưng tim trong Shock Phản Vệ hồi sức rất khó khăn vì dịch bị thoát ra ngoài lòng mạch dẫn đến thể tích tuần hoàn không đủ – Vì trái tim gần như “rỗng” vì không có thể tích tuần hoàn nên phác đồ cấp cứu Shock Phản Vệ ưu tiên sử dụng Adrenalin là thuốc cấp cứu đầu tay (có tác dụng co mạch) ngoài ra cần bù dịch nhanh (truyền nhanh 20ml/kg dịch tinh thể trong 15-20 phút đầu) nhằm đảm bảo khối lượng tuần hoàn (sau đó duy trì lượng dịch tùy đáp ứng của bệnh nhân)

2.Ngộ Độc Thuốc Tê Toàn Thân : Cơ chế chính của ngộ độc thuốc tê toàn thân là các phân tử thuốc tê “gắn” vào hai cơ quan chính : Hệ thống thần kinh trung ương và tim mạch gây ra hàng loạt các triệu chứng kích thích trong pha đầu : Co giật, nói nhảm, kích thích, rung giật nhãn cầu, tăng huyết áp, tăng nhịp tim …vv Ở pha Ức chế bệnh nhân lơ mơ, hôn mê, suy hô hấp, tụt huyết áp và nhưng tim : Ngưng tim trong ngộ độc thuốc tê là do bị “ức chế” hệ thống dẫn truyền cũng như hoạt động của tế bào cơ tim, bản thân lưu lượng tuần hoàn vẫn còn khá đầy đủ nên ép tim ngoài lồng ngực rất hiệu quả (!!!) Chỉ cần sử dụng “thuốc giải độc” là dung dịch nhũ tương Lipid 20% truyền tĩnh mạch là bệnh nhân hồi phục nhanh chóng mà không để lại di chứng gì : Cơ chế giải độc của dung dịch nhũ tương Lipid là do các phân tử Lipid đã nhanh chóng “gắp” các phân tử thuốc tê tại các cơ quan có lưu lượng tuần hoàn cao (thẫn kinh trung ương và tim) sau đó di chuyển chúng đến gan để chuyển hóa “thải độc” ra khỏi cơ thể
(*) Chính vì cơ chế của hai phản ứng hoàn toàn khác nhau nên việc sử dụng Adrenalin trong xử trí Ngộ Độc Thuốc Tê toàn thân sẽ làm trầm trọng hơn các biến cố tim mạch của bệnh nhân (!!!)
Trong cấp cứu Ngộ Độc Thuốc Tê Toàn Thân Adrenalin chỉ nên được sử dụng thận trọng – thường trong giai đoạn cấp cứu ngưng hô hấp tuần hoàn – tuy nhiên với liều nhỏ hơn so với thông thường (liều khuyến cáo Adrenalin < 1 mcg/kg)

—–***——
Quay Trở Lại Trường Họp Cụ Thể Bệnh Nhân Nữ Sinh Năm 1991 (Bệnh Nhân 91 ^^)
Bệnh nhân trước mổ đã được xét nghiệm tiền phẫu hết sức cẩn thận không phát hiện bất thường nên có thể loại trừ các yếu tố nguy cơ tim mạch có từ trước
Một câu hỏi đặt ra là tại sao bệnh nhân lại được sử dụng thuốc gây tê Articaine 4% ngay cả khi đã được gây mê (???!!!) Trong phẫu thuật thẩm mỹ vốn cần phẫu thuật viên có kỹ năng cao, đường rạch gọn đủ nhỏ tránh để lại sẹo cũng như không cho phép kéo dài thời gian phẫu thuật, việc sử dụng các loại thuốc tê có chứa Adrenalin với tỉ lệ thấp (1:100.000) gây co mạch cục bộ khiến hạn chế chảy máu trong quá trình mổ cũng như phẫu trường luôn “thoáng và sạch” (!!!) Thực tế phẫu thuật viên chỉ mất chưa đến 15p để lấy 1 phần sụn sườn số 8 để nâng mũi cho bệnh nhân
Loại thuốc tê được sử dụng cũng là loại “Tê Pháp” rất sịn và giá cao (!!!)
Theo dõi diễn biến trong quá trình mổ có thể thấy ngay sau khi được gây tê bệnh nhân đã rơi vào pha kích thích với các biểu hiện hoàn toàn trên hệ thống tim mạch : Nhịp nhanh, huyết áp tăng – các biểu hiện kích thích thần kinh trung ương hoàn toàn không có (do bệnh nhân đã được gây mê)
Ở giai đoạn sau bệnh nhân bắt đầu đi vào pha ức chế (mạch xuống, huyết áp tụt, ngưng hô hấp tuần hoàn) lúc này biểu hiện ức chế thần kinh trung ương bắt đầu được thể hiện rõ ràng : đồng tử hai bên giãn, không còn phản xạ ánh sáng, bệnh nhân tiếp tục mê mặc dù đã được giải mê một thời gian lâu
Vì vậy Ngộ Độc Thuốc Tê Toàn Thân là chẩn đoán phù hợp nhất và không cần bàn cãi
Thực tế đã có rất nhiều công trình nghiên cứu về vấn đề dị ứng của thuốc tê và đều rút ra một kết luận rằng, hiện tượng dị ứng phản vệ với thuốc tê, nhất là các thuốc tê nhóm amid (là các thuốc tê đang được sử dụng phổ biến hiện nay như Lidocaine, Bupivacaine, Levobupivacaine, Ropivacaine) là cực kỳ hiếm hoặc thực sự không tồn tại.
“Trong thực tế, nguy cơ dị ứng thuốc tê là rất rất rất hiếm so với nguy cơ ngộ độc tê”
Bác sĩ gây mê xử trí hoàn toàn theo phác đồ cấp cứu ngưng hô hấp tuần hoàn quen thuộc

Trong trường hợp này bệnh nhân đã ngưng tim (khoảng 10 phút) và liên tục được sử dụng Adrenalin tĩnh mạch (với liều được khuyến cáo trong cấp cứu ngưng hô hấp tuần hoàn) Bệnh nhân đã đi vào giai đoạn muộn của bệnh cảnh ngộ độc, vì trong ngộ độc thuốc tê thể tích tuần hoàn không bị thay đổi lớn cộng thêm tác dụng co mạch của Adrenalin và ép tim ngoài lồng ngực khiến tăng hậu tải => bệnh nhân rơi vào Phù Phổi Tổn Thương dẫn đến suy hô hấp
Tác dụng không mong muốn của Adrenalin kéo dài khiến bệnh nhân tiếp tục co mạch ngoại vi và tình trạng giảm tưới máu mô ngày càng nặng hơn, có thể thấy trong quá trình cấp cứu bệnh nhân tím và lạnh các chi, phản hồi tĩnh mạch kém, nhịp tim tăng và huyết áp không đo được
Trong trường hợp này : Ngay sau khi được truyền dung dịch Nhũ Tương Lipid 20% bệnh nhân đã cải thiện nhanh chóng triệu chứng thần kinh trung ương, bệnh nhân tỉnh táo hoàn toàn và làm đúng theo y lệnh – nhưng ở giai đoạn muộn vai trò của nhũ tương Lipid không còn có ý nghĩa quyết định nữa, giai đoạn này cần bàn luận đến các vấn đề đảm bảo hồi sức cũng như điều trị hậu quả của biến cố tim mạch nhiều hơn
Tình trạng tụt huyết áp và giảm tưới máu mô kéo dài khiến bệnh nhân nhanh chóng rơi vào tình trạng suy đa cơ quan và biện pháp cứu sống bệnh nhân duy nhất là Tim Phổi Nhân Tạo (ECMO)
Đồng ý ECMO là biện pháp tốt nhất giúp cứu sống bệnh nhân nhưng cũng là lựa chọn khó khăn nhất : Vì không phải cơ sở y tế nào cũng có ECMO, trong khi quá trình vận chuyển bệnh nhân cũng là một thách thức tiềm ẩn nhiều nguy cơ (ngưng tim trên quá trình di chuyển) hơn là lợi ích, cộng thêm chi phí tốn kém và không phải lúc nào cũng có sẵn để có thể đưa vào sử dụng trong những tình huống hiểm nghèo
Ưu tiên nhiều hơn vẫn là hồi sức tích cực tại chỗ
Tình trạng bệnh nhân Phù phổi tổn thương, mạch lên đến 140 lần/phút, huyết áp không đo được, phù mô kẽ, đầu chi lạnh và phổi rale ẩm hai phế trường ….v trong trường hợp này mặc dù huyết áp thấp nhưng lựa chọn mục tiêu hồi sức là ưu tiên tưới máu mô nhằm “cứu” các cơ quan, lựa chọn Nitroglycerin truyền tĩnh mạch giúp nhanh chóng làm giảm tiền gánh và cả hậu gánh dẫn đến tăng cung lượng tim, Chúng ta thường lo lắng về tụt huyết áp khi dùng Nitroglycerin, Nhưng trong nhiều trường hợp nó lại hiệu quả trong bối cảnh thiếu máu và suy tim ngay cả khi huyết áp thấp (!!!) Tụt huyết áp kèm phù phổi cấp có thể điều trị với Nitroglycerin : Lý tưởng khi theo dõi huyết động xâm lấn và dùng thuốc tăng co bóp đồng thời (Dobutamine/Norepinephrine) trong trường hợp áp lực tưới máu xấu đi.
Thực tế bệnh nhân hồi phục tuần hoàn cũng như tưới máu nhanh chóng, đầu chi ấm và hồng hào trở lại, nước tiểu bắt đầu ra đều nhờ tưới máu thận kịp thời tình trạng suy đa cơ quan được ngăn chặn và không có di chứng nặng nề nào về sau
Bệnh nhân sốt và ho húng hắng ở ngày thứ 3, XQ phổi có hình ảnh viêm phổi sau phù phổi tổn thương, sử dụng kháng sinh tĩnh mạch bệnh nhân không còn sốt, XQ phổi trở về bình thường ở ngày điều trị thứ 5
Máy thở, toan máu và lợi tiểu sử dụng cho bệnh nhân cũng lại là cả một câu chuyện dài sẽ được trình bày ở một bài viết khác
Diễn biến trên phim XQ trong 5 ngày điều trị :


Bệnh nhân hồi phục hoàn toàn mà không có bất cứ hậu quả nào về tim mạch
Hình Ảnh : Kết Quả Siêu Âm Tim (Lần 2)


——***——
Ngày 23/6/2020 : Như vậy là sau 07 ngày kể từ khi vào viện – Bệnh nhân đã được xuất viện về
Mình nhớ rất rõ khoảng khẳng này : Bệnh nhân đi bộ từ trong buồng bệnh ra, ngồi trên bàn ký hồ sơ ra viện (!!!)
Mình kê đơn thuốc duy trì tận … 2 trang giấy (phải ghi ra mặt sau của đơn thuốc)
Bệnh nhân sau khi tặng cho khoa 1 túi quà to (đã chuẩn bị từ trước) thì tặng riêng cho mình 1 túi cá biển (ăn rất ngon) (!!!)
Hình Ảnh : Bệnh Nhân Tự Ngồi Trên Bàn Hành Chính Ký Hồ Sơ Ra Viện

Bảng Kê Chi Phí Nằm Viện (Tờ Cuối) Tổng Chi Phí Là 43tr

Đơn Thuốc Duy Trì Về Nhà Kê Cho Bệnh Nhân ( 2 Trang)


“Quà Riêng”

Bệnh Nhân Xuất Viện Về Nhà – Tái Khám Sau 7 Ngày
——-***——
Bệnh Nhân Tới Tái Khám Vào Ngày 30/6/2020 : Bệnh nhân đi từ Vũng Tàu bắt xe lên bệnh viện tái khám đúng 7h30p sáng lúc mình đang giao ban – Thấy bệnh nhân mồ hôi nhễ nhại, điều dưỡng đo sinh hiệu xong báo bảo : Huyết áp lên đến 170/100mmHg – mình thấy vậy tròn mắt ngạc nhiên từ phòng giao ban chạy ra gặng hỏi bảo “Thế ở nhà có gì bất thường không ????!!!!! Sao tăng huyết áp mà không tái khám ngay ???!!!!” Bệnh nhân cười bảo “Do em vác thùng quà cho các bác sĩ nặng quá … nên gắng sức”
Cho bệnh nhân nằm nghỉ 30p huyết áp lại trở về bình thường 110/70 mmHg – làm sợ hết hồn
Các kết quả xét nghiệm cơ bản sau 7 ngày không ghi nhận bất thường :




Đống “Quà” khiến bệnh nhân bị tăng huyết áp – do vác quá nặng (!!!)

——***——
Tóm lại
[Ngộ Độc Thuốc Tê Toàn Thân] cũng như các phản ứng có hại của thuốc cho đến nay vẫn chỉ là một phần nổi nhỏ bé của tảng băng chìm mà chưa có được sự quan tâm đúng mức (!!!)
[Ngộ Độc Thuốc Tê Toàn Thân] bản chất cơ chế, cách tiếp cận, chẩn đoán và xử trí khác hoàn toàn so với [Shock Phản Vệ]
Adrenalin có thể là “Thần dược” với [Phản Vệ] nhưng là Kẻ Thù của [Ngộ Độc Thuốc Tê Toàn Thân]
“Thần dược” đối với Ngộ Độc Thuốc Tê Toàn Thân là Lipid 20%
Lipid 20% cần được sử dụng sớm, kịp thời nếu muộn sẽ gây ra những hậu quả vô cùng đáng tiếc
Lipid 20% sử dụng nhầm cũng chả vấn đề gì (!!!)
—-***—-
Cảm ơn các bạn đã quan tâm theo dõi
Bài viết dựa trên một case lâm sàng cụ thể cũng như nằm trong giới hạn hiểu biết của bản thân không tránh khỏi còn nhiều thiếu sót – Rất mong nhận được sự đóng góp chân thành từ quý bạn bè và đồng nghiệp
Thông tin trong bài viết đã được sự đồng ý của bản thân người bệnh cùng gia đình với mong muốn góp phần truyền tải thông tin phòng tránh những trường hợp đáng tiếc tương tự có thể xảy ra
Sài Gòn 21.6.2020
Việt Hùng
——***——
Ghi Chú, Video & Bài Viết Liên Quan : Hành Trình Cứu Sống Bệnh Nhân Ngộ Độc Thuốc Tê Toàn Thân Do Articaine Ngưng Hô Hấp Tuần Hoàn
Lời Tác Giả :
Ngày 26.10.2020 : Sau 4 tháng kể từ khi “Nhập Viện” , Bác sĩ và “Bệnh Nhân Đáng Nhớ” gặp lại nhau trong một quán Cafe nhỏ gần cổng Bệnh Viện : Bác sĩ – là mình – mới xong 1 tua trực đêm, râu tóc bù xù, nhưng vẫn không thể dấu nổi nỗi vui mừng khi chứng kiến bệnh nhân của mình khỏe mạnh (lại còn vừa nâng mũi lần 3 Thành Công !!!)
Vì không thể dấu nổi niềm vui nho nhỏ, nên mình đã chụp chung với “bệnh nhân” một tấm hình kỷ niệm – Từ lâu mình đã muốn đăng lại câu chuyện này, không chỉ là vấn đề chia sẻ kiến thức chuyên môn đơn thuần nữa, mà còn là một case bệnh đáng nhớ không chỉ trong năm 2020 mà có lẽ mãi về sau mình vẫn còn ghi nhớ và nhắc đến …

Các Từ Khóa Liên Quan :
#Local anesthesia systemic toxicity
#Non-Anaphylaxis
#lipofundin 20%
#Intralipid 20%



cám ơn những chia sẻ chuyên môn của a
Hôm nay đọc lại bài viết của anh vẫn còn thấy vui! Chúc anh nhiều sức khỏe, viết nhiều bài cho em đọc hơn! Hehee.
Articain dùng 12 ống hình như là quá liều rồi BS ơi
Có thể đó là “thủ thuật” mà chỉ có bác sĩ phẫu thuật thẩm mỹ mới giải thích được (Trong ống thuốc tê có chứa Adrenaline nên trong thẩm mỹ nhiều bác sĩ dùng để cầm máu luôn)
Cảm ơn bạn, bs rất nhiều KN, giỏi và tận tâm với BN. Mình đã gặp tình trạng này và cũng tìm hiểu nhiều cho đến khi gặp được bài của bs Tuấn chia sẻ. Có Lipid các bs ngoại sẽ yên tâm hơn chứ thực sư chưa hết lo lắng mỗi khi sử dụng Lidocain nói chung. Với bản thân mình thấy để phân biệt NDTT và phản về nhiều lúc vẫn khó và Thói quen đầu tay dùng Adre có khi lại làm hại BN. Mình cũng đã từng nghĩ Lipid nếu có dùng sai cũng ko sao vì BN sau mổ cũng vẫn dùng để nâng cao thể trạng.
Một chẩn đoán NDTT đôi khi phải kết hợp với tiền sử của các thuốc bn đã và đang dùng để có chẩn đoán sớm.
Mình đã gặp mấy trường hợp và chia sẻ cùng bạn ( quá may cho bs và bn vì thời điểm này chưa có LP)
– bn kích thích thần kinh: seduxem tb/ tm
– bn tụt ha, sảng: dịch truyền, solu, sau đó là ketamin an thần
– bn ngung tuần hoàn: Thiopental, thở máy ( đồng nghiẹp chia sẻ)
Mình ko ck hồi sức nên rất kém vấn đề này.
Từ khi gặp ND lidocain mình đã rất hạn chế dùng nó dù trước đây dùng khá nhiều
Trước kia có tìm hiểu td phụ của lido có nói đến Dị ứng và Liều NĐ nhưng ko có cách xử trí bằng lipid như bây giờ. Thanks bạn
cảm ơn chia sẻ của bác sĩ.
Bài viết thật sự rất hay và chi tiết. Rất cảm ơn bài chia sẻ về chuyên môn của BS Việt Hùng, một BS giỏi và rất có tâm.
Thuốc tê này đóng gói theo ống đùng trong nha khoa . Thường dùng bằng ống chích tê riêng của ngành nha, đa số sẽ ko rút ngược trước khi chích .
Liều Articain 4% + adre 1/100.000 tối đa 7mg/kg
Ống 1,7ml –> 68mg/ ống
Liều tối đa trên BN này là 7 ống
Thường các Bs thẫm mỹ rất ít chú ý tôn trọng liều tối đa của thuốc tê .
-# trên đây là vài thông tin mình biết được xin chia sẽ cùng BS ,